ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу – НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>
Содержание
Диагностика невропатии локтевого нерва
Невропатия локтевого нерва — различное по этиологии поражение n. ulnaris, сопровождающееся нарушением его сенсорной и моторной функции. Проявляется слабостью при попытке сжать руку в кулак и удерживать кистью предметы, отсутствием чувствительности кожи V и частично IV пальцев, атрофией гипотенора и мелких мышц кисти, внешним видом кисти, похожим на когтистую лапу.
В диагностике локтевой невропатии полагаются на результаты неврологического исследования, электрофизиологического тестирования, рентгенографии костей и суставов. Лечебная тактика выстраивается с учетом генеза невропатии и может включать как медикаментозные и физиотерапевтические методы, так и хирургическое лечение.

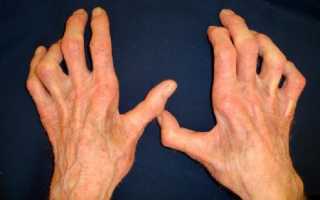
Пальцы при невропатии локтевого нерва
Диагностика данного недуга проводится с использованием комплексной проверки. Которая, помимо стандартных неврологических тестов включает в себя и инструментальную диагностику.
Исследование заболевание проводится неврологом, который при первом посещении уточняет у пациента, что его беспокоит и характер неприятных ощущений.
К неврологическим тестам относят:
- тест на сгибание пальцев в кулак (отрицательный результат — если все пальцы сошлись в кулаке, а положительный, если мизинец несколько выступает);
- тест для оценки объема движений (рука укладывается на ровную поверхность и больной пытается царапать эту поверхность мизинцем, и развести прижатые пальцы в стороны. При наличии нервного положения, сделать это будет довольно проблематично);
- изображение знака Окей рукой (больной человек не сможет выполнить данный тест).
Так как в руке у пациента довольно много различных нервов (лучевой, срединный и т. п.) врач должен дифференцировать воспаление локтевого нерва от невралгии других нервных окончаний и корешков. Для этого больному показана инструментальная диагностика, способная показать не только причину воспаления, но и отличить ее от других болезней.
Так, инструментальная диагностика может в себя включать:
- рентгенография локтевого сустава;
- УЗИ;
- рентгенография предплечья;
- рентгенография лучезапястного сустава;
- компьютерная томография суставов;
- проверка скорости нервной проводимости;
- физическая проверка локтевого сустава;
- магнитно-резонансная томография (МРТ);
- гистологическое исследование.
Происхождение локтевой невралгии может быть различным – соматические и инфекционные патологии, травмы, длительное сдавление.
Воспалительный процесс поражает волокна периферических нервов и проявляется:
- болевым синдромом;
- онемением верхней конечности (нарушением прохождения нервного импульса к головному мозгу);
- нарушением функциональной деятельности мышц руки.
Лечение невралгии локтевого сустава комплексное и состоит из применения медикаментозных и физиотерапевтических методов:
- с помощью гипсовой лангеты фиксируют руку в полусогнутом положении и подвешивают в специальном бандаже – таким образом чаще всего устраняется причина, вызвавшая невралгию;
- при воспалительной реакции назначаются антибактериальные средства, при остром инфекционном заболевании – противовирусные;
- для снятия отечности необходимо принимать мочегонные калийсберегающие препараты;
- эффективным средством для улучшения клеточного метаболизма считаются витамины группы В;
- для улучшения трофики и кровообращения в тканях настоятельно рекомендуется Папаверин;
- для поддержания физиологического напряжения нервных и мышечных тканей назначается электрофорез, ампли-пульс и УВЧ;
- сеансы массажа пациент может проводить самостоятельно, начиная с растирания кончиков пальцев, сгибания и разгибания суставов фаланг и кисти.
Симптомы невропатии во многом зависят от локализации поражения.
Если нерв сдавливается в области локтевого сустава, пациенты отмечают:
- локальную боль, распространяющуюся на предплечье и кисть в области мизинца;
- местное ощущение жжения и покалывания;
- снижение чувствительности;
- слабость мышц.
Если вовремя не начать лечение поражения, со временем развивается атрофия мышц.
При сдавливании нерва в области кисти, отмечают следующие симптомы:
- боль в области первых трех пальцев руки;
- временные нарушения чувствительности;
- усиление болевого синдрома ночью;
- нарушение сгибания мизинца и безымянного пальца;
- атрофия мышц, уменьшение размера кисти.
Поражение нерва в этой области также известно как локтевой синдром запястья. Из-за особенностей расположения нерва, симптомы проявляются именно в области запястья.
Клинические признаки болезни будут несколько отличаться в зависимости от разновидности протекания невропатии. Например, при синдроме кубитального канала симптоматика будет следующей:
- болезненность в зоне ямки локтя, которая расположена с внутренней поверхности локтя. В начале протекания недуга боли будут носить периодический характер, но по мере её прогрессирования болевой синдром будет постоянным и интенсивным;
- иррадиация болевых ощущений на предплечье, четвёртый и пятый палец (как в области ладони, так и с тыльной стороны), а также на локтевой край кисти (возле мизинца);
- покалывание и другие неприятные ощущения в вышеуказанных зонах;
- нарушение восприимчивости кожного покрова к внешним раздражителям в локтевом крае кисти, четвёртом и пятом пальце. Стоит отметить, что есть одна отличительная черта – прежде всего чувствительность пропадает в мизинце;
- затруднение процесса сгибания кисти и пальцев;
- кисть принимает вид когтистой лапы;
- попытка сжать руку в кулак вызывает боль, а поражённые пальцы не прижимаются к поверхности ладони, а отвести их в сторону затруднительно или невозможно;
- атрофия мышц, что выражается в уменьшении размеров кисти, западении межпальцевых промежутков и более чётком выступлении кости. Примечательно то, что остальная часть поражённой конечности и здоровая кисть имеет нормальный внешний вид.
Симптомы невропатии локтевого нерва в случаях развития синдрома канала Гийона практически ничем не отличаются от вышеописанных, однако есть несколько характерных отличий:
- боли и покалывание локализуются в зоне лучезапястного сустава, на ладони, в мизинце и безымянном пальце. Тыльная область кисти подобных признаков не испытывает;
- усиление болезненности только по ночам или при интенсивных движениях;
- исчезновение чувствительности наблюдается лишь в зоне пальцев – с тыльной стороны такой признак отсутствует;
- слабость сгибания больных пальцев, невозможность их полностью прижать к ладони, затруднение в их разведении и сведении;
- развитие атрофии и образование «когтистой» формы кисти.
В случаях протекания неполной невропатии локтевого нерва клиническая картина будет включать в себя:
- слабость мышц кисти;
- уменьшение промежутка между мизинцем и безымянным пальцем;
- покалывание в ладонях;
- онемение и сенсорные нарушения пятого пальца, а также прилегающей к нему части четвёртого пальца;
- болевой синдром по всей протяжённости локтевого нерва.
При возникновении одного или нескольких вышеуказанных симптомов необходимо проконсультироваться у невролога, который проведёт мероприятия первичной диагностики и назначит необходимые инструментальные обследования.
- изучение истории болезни – для выявления патологических предрасполагающих факторов;
- сбор и анализ анамнеза жизни больного – для установления физиологического источника патологии;
- неврологический осмотр – пациента просят сжать пальцы руки в кулак, а также проверяют рефлексы при помощи специального молоточка;
- детальный опрос – для определения характера течения и степени выраженности симптоматики.
Лабораторные изучения крови, урины и каловых масс при невропатии локтевого нерва не имеют диагностической ценности.
Уточнить диагноз помогают такие инструментальные процедуры:
- электромиография и электронейрография;
- рентгенография локтевого сустава, предплечья и лучезапястного сустава;
- УЗИ локтевого нерва;
- КТ суставов.
Помимо этого, клиницисту необходимо провести дифференциальную диагностику, во время которой невропатию локтевого сустава отличают от:
- невропатии лучевого и серединного нервов;
- корешкового синдрома;
- остеохондроза и спондилоартроза;
- туннельной невропатии.
— местное ощущение жжения и покалывания;
— временные нарушения чувствительности;
— нарушение сгибания мизинца и безымянного пальца;
— атрофия мышц, уменьшение размера кисти.
Зоны иннервации локтевого нерва
Пациенту предлагают захватить лист бумаги или картона между боковыми поверхностями больших пальцев так, чтобы пальцы оставались выпрямленными. На больной стороне палец окажется согнутым в межфаланговом суставе.
Симптом Тиннеля (усиление симптомов при поколачивании по области прохождения кубитального канала) позволяет подтвердить защемление нерва в локтевом суставе.
Электронейромиография при нейропатии локтевого нерва
При поражении нерва в кубитальном канале возникает слабость кисти, что проявляется в неспособности взять что-либо в руку или удерживать предмет. Кроме того, человек не может производить действия, требующие активной моторики пальцев – печатать на клавиатуре, играть на пианино, листать страницы книги и пр.
Другими симптомами нейропатии являются следующие:
- потеря чувствительности 4 и 5-го пальцев, а также внешнего края ладони;
- дискомфорт и болевые ощущения в локтевом суставе;
- болевой синдром может отдавать в руку ниже локтя, преимущественно с наружной стороны;
- по утрам боль и дискомфорт усиливаются.
Стоит отметить, что болезненность и онемение после пробуждения обусловлены сгибанием локтя во время сна либо подкладыванием согнутых рук под голову. При сгибании в локтевом суставе нерв сдавливается еще сильнее, компрессия увеличивается, и состояние конечности ухудшается.
Повреждение локтевого нерва в канале Гийона характеризуется аналогичной симптоматикой, но в этом случае локтевой сустав не болит, а кисть не теряет чувствительность. Боль локализуется в начале кисти и в районе возвышения мизинца, при этом немеет внутренняя поверхность 5-го и часть 4-го пальца. Синдром Гийона сопровождается также нарушением двигательной активности – пальцы плохо сгибаются, и их трудно развести в стороны.
Посттравматические
Нейропатия лучевого и локтевого нерва
К невритам верхних конечностей также относится невропатия лучевого нерва. Этот нерв проходит через плечо и заднюю часть предплечья, и при его поражении боль отдает в запястье.
Невропатия лучевого нерва чаще всего происходит из-за сдавливания канала в области предплечья. Это может произойти в результате неправильного положения во время сна или монотонной работы с нагрузкой на руку.
Нейропатия лучевого нерва часто сопровождает людей с травмами, в результате которых они вынуждены передвигаться на костылях. В этом случае сдавливание происходит из-за нагрузки на руку при ходьбе.
Патология лучевого нерва характеризуется следующими симптомами:
- нарушение сгибания пальцев;
- слабость кисти;
- локальное онемение и чувство жжения;
- нарушение рефлексов;
- атрофия мышц.
Из-за слабости кисти пациентам сложно что-то удерживать в пальцах. Сопровождается невозможностью перевернуть кисть ладонью вверх.
Нейропатия лучевого нерва без своевременного лечения приводит к развитию атрофии.
Лучевой и локтевой нерв чаще всего подвергаются патологии. При повреждении лучевого нерва чаще всего пациент отмечает снижение чувствительности. В первую очередь становятся менее чувствительными кожные покровы. Во вторую очередь развивается мышечная гипотония. Очень часто развивается после перенесенного тяжелого инфекционного заболевания, такого как брюшной тиф, холера.
Пациенты жалуются на мышечную слабость, на то, что не могут поднять руку. При всех попытках ее поднять, она остается в висячем положении. Также кожа практически не имеет чувствительности. Не получается разогнуть предплечье и кисть. Позже появляется сильная боль, которая отдает в запястье. При сильном поражении нерва, боль распространяется по всему нерву, затрагивая плечо и предплечье.
Диагностировать достаточно просто на основании осмотра и нескольких функциональных тестов. Так, у пациентов с поражением локтевого нерва нарушается сгибание пальцев, слабеет кисть, появляется чувство онемения и жжения локального характера. Нарушаются основные рефлексы, в конечном итоге развивается атрофия.
Болезнь требует лечения, иначе она будет все время прогрессировать. Самым опасным последствием отсутствия лечения является полная атрофия мышцы и потеря чувствительности. Лечение может быть консервативным. При его неэффективности проводится оперативное вмешательство, успех которого зависит от стадии заболевания. Чем раньше оно было выявлено, тем благоприятнее будет прогноз.
Часто параллельно с повреждением лучевого нерва, поражается и локтевой. Эти две патологии тесно взаимосвязаны между собой. Это может быть последствие инфекционного заболевания, травма, сдавливание нерва. Часто локтевой нерв травмируется у спортсменов с высокими нагрузками. Особенно у тех, которые работают с тяжелым весом.
Часто возникает в результате изменения анатомической структуры костей предплечья: при сильных вывихах, переломах костей, наложении шин, протезов. После переломов часто образуется костная шпора, которая оказывает давление на нерв. Также патология может развиться при сильном ушибе, который сопровождается сильными кровоподтеками и образованием гематом.
Проявляется поражение локтевого нерва ощущением скованности, онемением. Сначала немеет мизинец, постепенно это ощущение затрагивает и безымянный палец. После развивается мышечная слабость, спазм, чувство стянутости. Заканчивается все болью, которая может распространяться по всему ходе нерва. Часто эти ощущения усиливаются в утреннее время, после сна.
Для постановки диагноза нужно обратиться к врачу. Обычно достаточно провести опрос и осмотреть пациента, чтобы сделать заключение о состоянии здоровья. Если же этой информации окажется недостаточно, стоит провести инструментальную диагностику. Анализы назначают редко. Также проводятся функциональные тесты.
Медикаментозное лечение
Невропатия лучевого нерва лечится комплексно. Терапия включает:
- медикаментозное лечение;
- массаж;
- упражнения;
- комплекс физиотерапевтических процедур.
Хирургическое лечение применяется только в случае органической патологии, избавиться от которой традиционными методами невозможно.
Для снятия болевого синдрома применяют нестероидные противовоспалительные препараты на основе ибупрофена или диклофенака. С помощью этих лекарств также успешно купируется воспаление и отек тканей вокруг поврежденного канала.
При сильной боли, снять которую таблетками не получается, применяют местные инъекции анальгетиков, а также медицинские блокады.
Для улучшения состояния нервных волокон обязательно показан прием витаминов группы В.
Физиотерапия
Лечение должно быть комплексным, поэтому врачи часто прибегают к физиотерапии. Наиболее эффективными методиками является ультразвуковое лечение, электрофорез с лидокаином и методы стимуляции мышечной функции с помощью тока.
При поражении локтевого нерва лечение способствует:
- снятию отечности;
- улучшению местных обменных процессов;
- ускорению регенерации;
- восстановлению двигательной функции;
- профилактике атрофии мышц.
Физиотерапевтические методы показаны только после снятия острого болевого синдрома и воспаления.
Хорошего эффекта можно добиться с помощью массажа или акупунктуры. Следует отдавать предпочтение методам, которые подразумевают воздействие на болевые точки. Это позволяет быстро улучшить общее самочувствие и восстановить двигательную функцию пораженной болезнью конечности.
Лечить невропатию можно с помощью упражнений. Это способствует профилактике атрофии мышц, улучшает местные обменные процессы и помогает быстрее восстановить двигательную активность.
Рекомендуется дополнять физиотерапию и массаж самостоятельным выполнением упражнений. Также можно попросить врача научить пациента азам техники самомассажа и дополнительно массировать больную руку в домашних условиях.
Оперативное лечение применяется в случае, если заболевание связано с сужением канала, по которому проходит нерв. После операции следует длительный период реабилитации, в течении которого для восстановления двигательной функции руки применяют массаж и физиотерапию.
Нейропатия локтевого нерва
Поражение локтевого нерва может произойти как с правой, так и с левой стороны. При этом есть определенная специфика: справа локтевой нерв поражается преимущественно у людей, которые ведут сидячий образ жизни и испытывают нагрузку на локти. Это в первую очередь программисты, компьютерщики, люди, которые длительное время проводят за компьютером.
Чаще всего этой патологии подвержены люди, испытывающие повышенную нагрузку на левую руку. Часто страдают водители, дальнобойщики, которые длительное время находятся за рулем. При это левая рука обычно расположена на открытом окне. Во-первых, происходит компрессия (сдавливание) нерва. Во-вторых, происходит переохлаждение и обдувание руки ветром, сквозняком, в результате чего также может развиться патология. Часто наблюдается у людей, страдающих заболеваниями сердца и аорты, нарушением кровообращения.
Повреждение локтевого нерва редко бывает единичной патологией. В основном оно влечет за собой и поражение соседних нервов. Часто можно встретить сочетанную патологию срединного и локтевого нерва, которые проходят практически рядом, и взаимно вовлекаются в патологический процесс.
Проявляется патология в виде сниженной чувствительности кожи и мышц, ослабления мышц. Человек не способен выполнить определенные движения, в частности, движения кистью. Нарушается чувствительность пальцев. Человек не может удерживать пальцы в ровном положении.
Для постановки диагноза нужно обратиться к врачу. Он проведет обследование, назначит лечение. Если не лечить прогноз может быть крайне неблагоприятным, возможна даже инвалидность.
Лечение возможно консервативное, но оно обязательно должно быть комплексным. Включает медикаментозную терапию, физиопроцедуры. Обязательно нужен массаж, лечебная физкультура, акупунктура или рефлексотерапия. Проводятся сеансы лечебной физкультуры под руководством инструкторов и в домашних условиях.
Заболевание развивается в три стадии. На первой стадии ощущается легкое онемение мизинца и безымянного пальца. На второй стадии происходит ослабление мышц, потеря чувствительности в кисти. Нарушается нормальное положение и функциональное состояние кисти. На третьей стадии появляются болезненные ощущения в кисти или по ходу всего нерва.
Существует множество разновидностей и классификаций локтевой нейропатии. Часто применяется классификация по этиологическому фактору. При этой классификации выделяют 7 основных видов нейропатии. Рассмотрим каждый из них.
Нейропатия Гийен-Баре представляет собой нейропатию воспалительной природы, которая протекает в основной в острой форме. Постоянно прогрессирует, развивается мышечная слабость, потеря чувствительности. Нарушения начинаются от периферии и постепенно поднимаются вверх. Повреждение различных участков происходит симметрично.
Практически одновременно поражаются и правый, и левый локоть, после чего патология передается и на другие участки тела, в частности, ноги, шею, туловище. При тяжелых патологических процессах происходит поражение дыхательной системы, вплоть до развития дыхательной недостаточности. Этот вид протекает особенно тяжело. Благоприятного прогноза ждать не стоит.
Дифтерийная полинейропатия зачастую обусловлена дифтерийной палочкой, или ее токсинами. Может воздействовать как эндотоксин, так и экзотоксин. Токсины поражают в первую очередь нервную систему. Страдают различные нервы, в первую очередь, нервы конечностей, в том числе, и локтевой. Вслед за поражением локтевого нерва развивается воспаление лучевого, реже – срединного нерва. В тяжелых случаях поражение распространяется по всему организму. Характерен выраженный болевой синдром, слабость в конечностях.
Сывороточные нейропатии развиваются в ответ на введение сыворотки против столбняка, бешенства. Сначала в месте их введения появляется небольшое покраснение, потом развивается отек, гиперемия, после чего поражается нерв. Это признаки сывороточной болезни, которая сопровождается парезами, гиперкинезами, плегеями. Восстановление, как правило, не происходит, даже при проведении терапии. Случаи выздоровления практически неизвестны.
Для алкогольных полинейропатий свойственен длительный латентный период, в котором никаких симптомов патологии не наблюдается. Тем не менее, при профилактическом осмотре уже можно выявить видимые повреждения. Поражаются сначала руки. Человек не может держать ровно что-либо в руках, не может выпрямить полностью пальцы.
Потом присоединяется боль. Симптомы передаются на нижние конечности, в которых происходят аналогичные изменения. Затем наступает потеря чувствительности, поражаются периферические, затем – центральные нервы. Происходят изменения психики, нарушается функция таза. Как правило, на фоне приема алкоголя локтевая форма нейропатии постепенно переходит в энцефалополинейропатию, при которой поражаются как верхние, так и нижние конечности, так и головной, реже – спинной мозг.
Для грибковых полинейропатий свойственны резкие боли в суставах, отеки и контрактуры. Утрачиваются сухожильные рефлексы, появляются вегетативные нарушения. Нарушения чувствительности могут наблюдаться, а могут и не наблюдаться.
Диабетические полиневропатии сопровождаются онемением, жжением в кистях и стопах. Потом человек утрачивает ловкость движений, конечности начинают замерзать, нарушается кровообращение. Появляется мышечная слабость, тремор.
Под вегетативными нейропатиями подразумевают патологии, которые развиваются в качестве профессиональных заболеваний. Чаще всего проявляются у тех людей, которые вынуждены длительное время находиться в одном положении, либо которые работают с вредными факторами производства. Часто развиваются при работе с марганцем, сероводородом, угарным газом, бактериальными токсинами. Могут развиваться в результате воздействия вибрации. В качестве осложнений может развиться дегенеративно-дистрофическое заболевание позвоночника.
В соответствии с другой, часто применяемой в медицине классификацией, выделяют 4 основных вида нейропатий.
Диабетическая нейропатия развивается у людей, страдающих сахарным диабетом. При этом высокий уровень сахара в крови способствует повреждению мелких сосудов. Особенно опасно повреждение тех сосудов, которые питают нервы. Именно эта патология и вызывает заболевание. Отличительной чертой является частичная или полная потеря чувствительности в тех участках, которые находятся в зоне повреждения.
Подразделяют на три формы: периферическую, проксимальную и автономную. При периферической происходит поражение нервов, которые иннервируют конечности. Сопровождается покалыванием, онемением, нечувствительностью пальцев. При проксимальной форме поражаются преимущественно нижние конечности, и только потом повреждение передается на верхние конечности.
При токсической нейропатии развиваются различные интоксикации. Поражение нервов может быть следствием воздействия токсинов различного происхождения, алкоголя, ядов вредных факторов производства. Чаще всего страдают нервы рук и ног.
Посттравматическая нейропатия развивается в результате травмирующего и повреждающего воздействия каких-либо факторов на нерв. Может быть следствием перелома, отека тканей, образования рубцов. Чаще всего страдают именно локтевые нервы. Происходит снижение рефлексов, нарушение чувствительности и тонуса мышц.
Смешанная нейропатия представлена туннельной и компрессионно-ишемической формой. Для туннельной формы свойственно повреждение как экзогенного, так и эндогенного характера. При компрессионно-ишемической форме происходит сдавливание нервного ствола в узких каналах. Чаще всего происходит поражение нервов в карпальном и кубитальном каналах. Также повреждаются сосуды. Чаще всего причиной является нахождение человека длительное время в одном положении.
Основной причиной ее появления служит сдавливание локтевого нерва непосредственно в локтевом суставе. Чаще всего нерв сдавливается при прохождении узких каналов, в частности, карпального и кубитального. Это свойственно в большей мере людям, страдающим ревматоидным артритом, различными видами артроза, тиреоидитом, сахарным диабетом. Зачастую является следствием различных травм, например, перелома лучевой или локтевой кости, длительного ношения шины или гипса.
Непосредственно в канале происходит сдавливание нерва утолщенными стенками, различными деформациями канала, утолщенными оболочками сухожилий и нервов. Также нерв могут сдавливать различные новообразования: кисты, опухоли.
Основными симптомами служит быстро прогрессирующая гипотония, переходящая в полную атрофию мышц и резкое снижение чувствительности. Пальцы сильно немеют, в особенности, в ночное время. Сила в руках резко снижается, развиваются парестезии, кисть сильно отекает.
Для диагностики обычно хватает общего осмотра, в ходе которого выявляют зоны повышенной и пониженной чувствительности конечностей, диагностируют синдром Тинеля при помощи функциональных тестов. Также отличительным признаком этого вида нейропатиия является нарушение дискриминационной чувствительности, в ходе которой нарушается способность воспринимать и различать 2 одинаковых раздражителя, которые одновременно наносятся на кожу.
Специфичным является и тест Фалена, который позволяет диагностировать заболевание на уровне карпального канала. О положительном результате говорят в том случае, если при максимальном сгибании кисти в локте происходит онемение, которое все время усиливается. Особенно сильно немеет сгибательная поверхность 1-4 пальцев.
Прогноз и заключение
Как и для большинства заболеваний в эпоху современной развитой медицины, прогноз у неврита локтевого нерва весьма благоприятный: при своевременном выявлении и грамотно подобранной стратегии лечения вы сможете избавиться от недуга уже после 2-х месяцев интенсивной терапии.
После выздоровления, с целью недопущения рецидивов, важно придерживаться комплекса профилактических мер, среди которых следующие:
- Старательное избегание переохлаждения локтя;
- Избегание травмирования локтя;
- Регулярные медицинские осмотры в высококвалифицированных клиниках.
Несмотря на это, очень важно относиться к своему здоровью с ответственностью и осторожностью – при появлении симптомов неврита нужно обязательно обращаться к специалисту и не затягивать с лечением. Помните, что нервные каналы выполняют важные функции в теле человека, повреждения в них могут весьма отрицательно сказаться на всем образе жизни.
Лечение невропатии занимает от трех месяцев до полугода, тем не менее, заметное облегчение состояния пациента наступает спустя несколько суток после начала приема препаратов.
Прогноз во многом зависит от своевременного обращения за помощью и характера повреждения. Если вовремя распознать проблему и не затягивать с лечением, заболевание успешно лечится и проходит без следа.
При атрофии мышц восстановить нормальную двигательную активность затруднительно. Восстановление длится долго, иногда необходимо прибегнуть к хирургическому вмешательству.
Профилактика невропатии локтя и запястья заключается в отсутствии сильных монотонных повторяющихся нагрузок. Улучшить состояние нервных волокон поможет регулярный прием витаминных комплексов.
При работе с нагрузкой на область, в которой проходит локтевой или лучевой нерв, необходимо делать перерыв и выполнять несложные упражнения. Это позволит избежать компрессии канала. Профессиональные спортсмены должны периодически менять вид нагрузок, это поможет не допустить сдавливание канала.
Хорошей профилактической мерой является массаж и акупунктура (иглорефлексотерапия).
Болезнь может стать осложнением после перелома, вывиха или травмы локтя. Чтобы этого не произошло, необходимо своевременно пройти обследование и проконсультироваться с врачом о профилактике.
Прогноз данного заболевания в большинстве случаев благоприятен и не оставляет последствий, в отличие от некоторых других недугов. Однако, важное условие для отсутствия последствий — своевременное лечение.
Вылечить болезнь можно в короткий срок, главное, не затягивать.
Что касается профилактики данной болезни, можно отметить следующие рекомендации:
- избегать чрезмерных физических нагрузок;
- отказ или сокращение монотонных движений в локтевом суставе;
- гимнастика верхних конечностей отлично помогает для предотвращения защемления или воспаления локтевого нерва;
- регулярный прием витаминов;
- раз в полгода (или чаще) посещать массаж;
- следить за своим здоровьем и быть аккуратным, не допускать переломов кости, растяжений или ушибов верхних конечностей;
- регулярно посещать врача, для планового профилактического осмотра.
Итак, невропатия локтевого нерва неопасное, но неприятное заболевание, ход которого сложно предугадать. При появлении симптоматики, напоминающей данный недуг, не стоит затягивать с обращением к врачу. Лечитесь вовремя и не шутите со своим здоровьем, особенно когда дело касается нервной системы.
- отказаться от монотонных движений верхними конечностями, если это не связано с работой;
- избегать физического перенапряжения;
- регулярно выполнять гимнастику для верхних конечностей, в особенности при специфических условиях труда;
- постоянно принимать витаминные комплексы – для улучшения состояния нервных волокон;
- время от времени проходить курс лечебного массажа или акупунктуры;
- не допускать переломов и других травм рук, локтей, плеч и предплечий;
- несколько раз в год проходить полный медицинский осмотр – для выявления заболеваний, которые могут привести к возникновению подобного недуга.
Прогноз болезни напрямую зависит от сроков начала лечения и этиологии повреждения локтевого нерва. Если проблема была диагностирована на ранних сроках прогрессирования, а терапия была комплексной, то невропатия локтевого сустава успешно лечится и проходит бесследно.
Если Вы считаете, что у вас Невропатия локтевого нерва и характерные для этого заболевания симптомы, то вам может помочь врач невролог.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
” alt=””>
Предотвратить патологию можно, если избегать травмирования руки или ее нервных сплетений. При выявлении воспалительных заболеваний или новообразований поблизости с местом прохождения нервов, их необходимо своевременно устранять. А также для здоровья нервной системы важно правильное питание с достаточным содержанием витаминов. Туннельная нейропатия локтевого нерва при длительном и прогрессирующем течении вызывает парез или паралич конечности с полной потерей ее функций.