ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу – НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>
Содержание
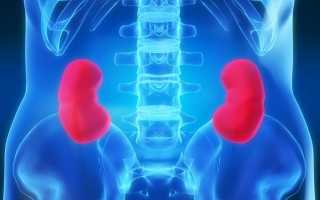
Где же находятся почки?
Почки являются важным парным органом, который обладает бобовидной формой. Именно данный орган несет ответственность за обработку всей жидкости, которая попадает в него, а также за вывод этой жидкости из организма. Почки имеют непосредственную связь с мочеточниками, мочевым пузырем и другими органами мочевыводящей системы.
По размеру почки не являются слишком маленькими, как это думают многие люди. В норме по длине почка должна быть 11-12 см, а по ширине — около 5-6 см. Однако существует еще один серьезный критерий, который важен при диагностике многих заболеваний. Это толщина, которая должна быть минимум 3 см, но не менее 4 см.
Расположен этот парный орган на поверхности задней стенки брюшной полости с двух сторон от позвоночного столба. Если более подробно, то почки должны соответствовать уровню XII грудного позвонка и трех верхних поясничных.
Объяснять, где расположены почки, можно разными способами. Визуально на туловище человека выделяют область почек, но это лишь проекция органа на кожный покров.
Проекцией физиологически нормально расположенного органа считают область на уровне 2 последних грудных и 1-2 поясничных позвонков, вправо и влево от позвоночного столба. Определить почечную проекцию у себя можно, положив руки на поясницу и нащупывая нижние ребра. Примерно на этом уровне и располагаются парные органы. Они находятся в глубине брюшной полости.
Из-за особенностей анатомического строения тела и его вертикального положения почки могут немного смещаться вверх или вниз. При физиологически допустимом отклонении (не более 5 см) это считается вариантом нормы. Нормальным называют и расположение левой почки немного выше правой.
При врачебном осмотре специалист может определить, что почки находятся на анатомически правильной позиции или смещены. Если у пациента жировой слой развит несильно, то прощупать положение органа можно и без дополнительного оборудования. Но для уточнения применяют УЗИ, рентген или томографию. Эти способы позволяют увидеть, с какой стороны имеется патология, правильно ли расположен орган внутри тела.
Где находятся почки у человека
О том, где у человека почки расположены, какое они имеют строение и как функционируют – впервые рассказывают в школе. Однако не все взрослые точно могут указать локализацию данного парного органа. Большинство после просьбы показать, где находятся почки, указывают на область поясницы. Но на самом деле орган расположен несколько выше.
Практически каждому известно, сколько почек у человека в норме. Этот орган парный, поэтому у здоровых людей должны быть две почки. Однако в случае сильных травм, заболеваний один орган может удаляться, тогда включаются компенсаторные функции. Вся нагрузка переходит на одну почку, которая начинает работать в усиленном режиме.
Нащупать почки у человека, не имеющего проблем с мочевыделительной системой, невозможно. Связано это с тем, что орган расположен на задней стенке брюшины, сбоку от позвоночника. Стоит отметить, что в норме при неувеличенных почках нащупать орган сложно, поэтому врачи редко прибегают к пальпации как к первичному методу обследования пациента.
Даже специалисты, знающие, где находятся почки, не всегда могут их нащупать через переднюю брюшную стенку. Дело в том, что этот парный орган полностью закрыт реберной дугой. Только при развитии болезни, которая сопровождается увеличением почек в размерах и изменением их локализации, можно обнаружить эти органы. Стоит отметить, что при ослаблении брюшного пресса, резком снижении массы тела возможно опущение почек.
В таких случаях орган может пальпироваться даже при отсутствии патологических изменений у пациентов и врач способен точно определить, где находится левая почка, а где правая. Однако когда наблюдается увеличение органов в 1,5-2 раза, медикам удается свободно прощупать орган.
Подобное возможно в следующих случаях:
- образование кисты;
- прорастание опухоли;
- смещение новообразованием.
Самым распространенным вариантом неправильного расположения органа является опущение почки (нефроптоз). В таких случаях пациенты часто предъявляют жалобы на болевые ощущения в области поясницы, живота, нарушение мочеиспускания. При этом сама почка смещается вниз в тазовую полость или в крестцово-подвздошную область.
Отдельно врачи рассматривают врожденную аномалию расположения почек. Патология формируется в процессе внутриутробного развития и обусловлена задержкой перемещения органа в поясничную область. У плода почки формируются в зоне малого таза, однако во время роста и развития в норме они занимают свое анатомическое место в области поясницы.
Постоянство внутренней среды поддерживается за счет регуляции:
- объема крови и межклеточной жидкости;
- осмотического давления крови;
- ионного состава и уровня рН.
За счет выработки биологически активных веществ почки принимают участие в:
- регуляции водно-солевого обмена и артериального давления – за счет ренина;
- кроветворении – с помощью эритропоэтина;
- регуляции уровня кальция и фосфора – с помощью активной формы витамина D.
Почка взрослого человека размером с ладонь (не включая пальцы). В длину – до 10-11 см и в ширину – 5-6 см. Толщина каждой из двух почек в среднем – 2 см. Расположены в поясничной области, имеют бобовидную форму. Наружная оболочка – кора, внутреннюю — мозговая часть.
Вогнутая часть почки – это ворота для артерии, приносящей кровь для очищения. Разветвляясь на множество мелких сосудов, она достигает периферической области органа, где и реализуется процесс фильтрации.
Структурно-функциональной единицей почки является нефрон. Это сложная система канальцев, в которых собственно и происходит очищение крови, приносимой артериолами.
Все важные компоненты здесь всасываются через стенки и поступают обратно в кровяное русло, а избыточная жидкость и продукты распада поступают в собирательную трубку. Все собирательные трубки пронизывают почку от периферии к центру, где впадают в лоханку – верхний конец мочеточника.
В продольном разрезе почки человека имеют выраженную дольчатую структуру. Конусовидные доли, или пирамиды, расположены вершинами внутрь фасолевидного органа, по направлению к его воротам. У каждой вершины расположена почечная чашечка — полость, выстланная плотной оболочкой. Чашечки объединяются в лоханку — еще одно полое образование из фиброзной ткани, расположенное у самых ворот. Через них из лоханки выходит тонкая трубка — мочеточник.
Доли состоят из множества нефронов, в которых и происходит фильтрация кровяной плазмы и ее очистка от ядовитых продуктов распада белков, токсинов и других веществ, не участвующих в работе всех систем. Глубокое и надежно защищенное расположение почек в организме предохраняет их от травм и переохлаждения.
Но иногда человеку приходится выяснять, где болят почки, чтобы отличить заболевание, связанное с нарушением их работы, от миалгии или ломоты в позвоночнике. Особенности почечных болей таковы:
- спазматический характер при острой колике;
- тянущие, тупые боли при медленно развивающемся процессе, чаще всего только с одной стороны от позвоночника;
- боль может сместиться на боковую часть поясницы;
- при острой колике возникает тошнота и рвота;
- хронические процессы сопровождаются нарушением ритма мочеиспусканий, изменением объема мочи, ночными позывами;
- при всех почечных заболеваниях появляются отеки, повышается АД.
При тяжелых болезнях почек, когда разрушению подвергаются их ткани, в моче обнаруживают следы крови (эритроциты в анализах, розовый цвет урины).
Функции почек
Самая важная роль, которую играют небольшие по размеру органы, — выделительная. В корковом слое паренхимы почек происходит постоянная ультрафильтрация кровяной плазмы. При этом клубочек нефрона собирает и направляет в каналец первичную мочу. Это низкоконцентрированная жидкость, по составу практически соответствующая плазме.
В канальцах происходит обратное всасывание. В результате этого процесса из первичной мочи удаляется большее количество воды. Процесс предотвращает обезвоживание организма, возвращая жидкость в общий обмен веществ. Моча становится концентрированной, вторичной.
Из канальцев она вытекает в чашечки и лоханку. Оттуда по мочеточникам попадает в мочевой пузырь и выводится из организма. При нарушениях в работе почек меняется состав и объем выводимой из организма жидкости. Часть вредных веществ и солей остается в крови больного человека и отравляет все его органы.
У почек есть и другие функции — невыделительные:
- Участие в белково-углеводном обмене. При нарушениях в моче обнаруживают избыточное количество сахара и белка, которые выводятся в результате метаболизма. Но эти вещества не являются ненужными для организма, поэтому он страдает от нехватки питательных элементов.
- Выработка эритропоэтина. Гормон участвует в кроветворении, и при его недостатке нарушается состав крови и полноценность ее функций.
- Синтез простагландинов и ренина. Биологически активные вещества участвуют в регулировании работы всех органов и систем.
- Регуляция водно-солевого и кислотно-щелочного баланса. Эта функция прямо связана с фильтрационной способностью нефронов. При нарушениях в их работе из организма выводится недостаточное или избыточное количество солей, которые влияют на состав крови, повышение или снижение АД, отток жидкостей из тканей.
Все функции делают почки важным органом, от нормальной деятельности которого зависит постоянство состава крови и других жидкостей в организме, нормальный обмен веществ и стабильная работа каждой клетки организма. Поэтому почки расположены в глубине окружающих их мягких тканей, а любое повреждение нефронов отражается на здоровье человека.
При незначительных травмах или поражениях другого характера функции почечной ткани быстро восстанавливаются. Поэтому желательно вовремя определять и стараться вылечить любые расстройства в работе небольших, но важных органов.
Кровоснабжение
Кровоснабжение почки артериальной кровью берет начало от брюшного отдела аорты. Через почечную артерию за 4-5 минут проходит весь объем крови организма человека. От нее отходят к обоим органам влево и вправо почечные артерии.
Далее они распадаются на сеть веток:
- сосуды первого ряда делятся на 5 сегментов;
- второй ряд представлен междолевыми артериями;
- третий ряд состоит из дугообразных веток;
- четвертый – из междольковых.
Междольковые артериолы являются по сути приносящими составляющими капиллярной сети клубочков.
После слияния выносящие сосуды образуют венулы. В корковом слое почки у человека лежат звездчатые вены. Они собирают кровь из мозгового вещества в междольковые сосуды, далее в дугообразные, одноименные с артериями. Кровоток переходит в почечную вену, с ней впадает в нижнюю полую. По отношению к одинаковой массе корковый слой получает в 20-40 раз больше артериальной крови, чем мозговой.
Лимфатические сосуды выходят из почечных ворот и направляются в региональные лимфатические узлы:
- почечные;
- ретрокавальные (названы так, потому что лежат за полой веной);
- преаортальные (расположены перед брюшной аортой);
- парааортальные (находятся вдоль сосуда).
Собственно самых основных причин нарушения работы почек две:
- Травмы.
- Заболевания (инфекции, новообразования).
Если травму вы вряд ли можете не заметить и всяко свяжете боль с недавним ударом в данную область, то с заболеваниями дело сложнее. Что именно и отчего внезапно разболелось, разобраться самостоятельно, без врача, невозможно. Но типичные симптомы, позволяющие заподозрить, что вам нужно идти к урологу или нефрологу, таковы:
- Болевые ощущения в спине, чуть выше поясницы, часто только с одной стороны. Они могут быть как сильными, так и умеренными, и, как правило, усиливаются по ночам и в состоянии покоя (в этом их отличие от мышечных болей). Порой боль бывает тянущей, отчего женщины ошибочно связывают ее с неполадками «по женской части».
- Нарушение мочеиспускания (малое количество выделяемой мочи, частые позывы, болезненность мочеиспускания).
- Кровь в моче или выраженный осадок.
- Повышение температуры, слабость.
Вследствие нарушения почечной функции также возникают ухудшение состояния кожи, снижение зрения, головокружение, тошнота. Причина тому – интоксикация организма.

Причина этого состояния – закупорка мочеточника перемещающимся камнем. Часто такое состояние возникает при почечнокаменной болезни, нефрите, новообразованиях и других болезнях почек.
Проявления почечной колики:
- Боль возникает неожиданно, без каких-либо предвестников. Локализуется пояснице, отдавая в пах, низ живота.
- Боль резкая, интенсивная, приступообразная – то «схватывает», то затихает.
- Иногда может появиться тошнота.
- Болезненное мочеиспускание, наличие крови в моче.
- Незначительное повышение температуры.
Почечную колику следует дифференцировать от заболеваний со схожей картиной: острого аппендицита, холецистита, женских гинекологических патологий, мужского уретрита, межреберной невралгии и т.д. Похожие симптомы есть у множества серьезных болезней, потому при вышеуказанных явлениях следует обязательно обратиться к врачу.
Чаще всего люди, которые заметили болезненность в области поясницы, ссылаются именно на почки. Далее, как правило, следует самолечение, которое в большинстве случае не приносит никакого результата, а еще хуже — усугубляет ситуацию. Почему же так происходит?
А вся суть заключается в том, что необходима тщательная комплексная диагностика, которую самостоятельно провести никак не удастся, и важно обратиться за помощью к врачу. Бывает и так, что человек даже не подозревает о наличии патологий почечной системы, так как боль и дискомфорт отдают в область желудка, кишечника.
Как же распознать, что болят именно почки? Важно понимать, что воспаление в данном парном органе не всегда сопровождается повышением температуры тела и болезненными ощущениями. Однако любое патологическое состояние, связанное с данным органом, негативно скажется на функционировании мочеполовой системы. Именно мочеполовая система в большинстве случаев и заставляет сходить к врачу, сигнализируя о неладном:
- Нарушения с опорожнением мочевого пузыря. Так, пациент может столкнуться с отсутствием позывов к мочеиспусканию или, наоборот, позывы будут слишком частые, или же просто в ходе процесса, мочеиспускание будет затрудненным и болезненным. При походе в туалет человек может испытывать так называемые рези, что может быть как единоразовым явлением, так и может усугубляться. Ночью обычно сильно увеличивается количество мочеиспусканий — яркий симптом проблем с почками.
- Изменение количества выделяемой мочи. И тут не важно, сколько раз вы сбегали в туалет. Важен именно объем выделяемой жидкости. Здоровый человек в сутки вырабатывает 700-1500 мл мочи, а если данный объем значительно меньше, вам пора бежать к урологу.
- Появление кровянистых выделений в моче. Не всегда они свидетельствуют о патологиях почек, так как существует масса других болезней, которые могут вызвать этот симптом. Обычно появление подобных выделений человек отмечает наряду с неприятными ощущениями и болезненностью в области паха, поясницы.
- Отечность ног и лица, особенно в утреннее время. Но, опять же, не всегда виной тому являются почки.
- Повышение температуры тела до отметки в 39 градусов. Причем сбить температуру не так-то просто. Обычно это удается сделать максимум до 38-37,7 градусов.
- Повышение артериального давления, которое, как и температура, тяжело поддается корректировке.
Где болят почки и как отличить эту боль от боли других органов? Давайте в качестве примера рассмотрим появление резей во время мочеиспускательного процесса. Теоретически, причиной такой болезненности может быть инфекция половых органов, занесенная в ходе незащищенного полового акта или несоблюдения гигиены.
Если вы заметили дискомфорт и боль, при этом нет возможности в срочном порядке отправиться к врачу, соберите мочу в прозрачную чистую емкость и тщательно ее исследуйте самостоятельно. Присутствует ли там кровь? Кровь или появление в моче мутного осадка может свидетельствовать о патологиях почечно системы.
Боль в пояснице тоже не всегда сигнал о нестабильности работы почек. Так, она может говорить о заболеваниях женских половых органов, а также об остеохондрозе. Как проверить: лягте на спину, желательно на твердую поверхность, и расслабьтесь. Если немного полежав, интенсивность боли уменьшилась, то скорее всего виной боли является именно остеохондроз.
А если боль продолжает беспокоить в спокойном состоянии или вообще во сне, при этом могут отмечаться приступы резкой боли в области поясницы, то причина точно кроется в почках. Что касается женских заболеваний, то при них боль имеет обычно тянущий и ноющий характер, отдает в область заднего прохода.
5 эффективных рекомендаций, которые помогут избавиться от боли в спине и предотвратить ее в дальнейшемЧитать полностью
Появление почечных коликов обычно достаточно трудно спутать с чем-то другим. Наряду с этим развивается диарея, тошнота и рвота, головокружение, а боль имеет резкий, спастический характер. Причем приступы боли могут быть волнообразными, появляясь то слева, то справа. А желание опорожниться, ни к чему не приводит.
Если в почках или мочевыводящем проходе имеется сгусток крови или камень, в процессе перемещения по путям пациент отмечает сильную болезненность, которая может отдавать гораздо выше поясницы, вплоть до области желудка. Также появляются схваткообразные боли в нижней части живота.
Любой из вышеперечисленных признаков — это прямой знак о том, что пора срочным образом обратиться к урологу и пройти тщательное обследование.
Чаще всего проблемы с почками вызывают дискомфорт и болезненность в спине. Но помимо болезненности, пациент обычно отмечает и ряд других симптомов, среди которых усталость и слабость, проблемы в процессе мочеиспускания, тошнота и другие симптомы.
Обычно боль от патологий почек отдаёт в поясницу, однако её локализация может значительно изменяться, от бедер к области желудка. Резкие спастические приступы боли могут даже отдавать в область паха и в пупок.
По клинической картине существует два заболевания, которые могут вызвать боль в области поясницы: воспаление почек и ревматизм.
И уже после появления первой симптоматики необходимо правильно отличить почечную боль от ревматической. Сделать это можно при помощи трех основных признаков:
- В процессе обострения ревматизма, боль носит ноющий характер, могут возникать стреляющие приступы боли, которая особо заметна во время движения, часто эта боль сковывает движения. Почечная же боль очень резкая, а ее интенсивность никак не зависит от движений и смены положения тела, так как даже в состоянии спокойствия, она будет всегда заметна.
- При воспалительном процессе обычно возникает не только боль, но и повышение температуры тела, может наблюдаться тошнота и рвота. Во время ревматизма подобные признаки не встречаются.
- Патологии органа вызывают болезненность при опорожнении мочевого пузыря, наряду с чем может измениться окрас мочи, в ней может быть замечена кровь, какой-то осадок, какие-то хлопья и даже ниточки слизи.
На самом деле существует огромное множество причин, по которым человек может сталкиваться с болезненностью почек. Одной из самых распространенных и самых частых причин является инфекция. Она может развиться в результате неправильной гигиены, при незащищенном половом акте и даже может быть занесена в бассейне, если там находился разносчик этой самой инфекции.
На втором месте среди факторов, вызывающих почечную боль, является травматизация. Это может быть удар, падение. Кстати, даже попадание мяча в область почек на уроке физкультуры может стать провокатором, вызвав этот дискомфорт.
Патологии врожденного характера, онкологические процессы, спровоцировать боль в почках может много причин, но среди основных урологи выделяют такие:
- воспалительный процесс — пиелонефрит, обострение при образовании почечных конкрементов, гломерулонефрит и воспаление уретры;
- врожденные патологии, в результате которых может наблюдаться неправильное функционирование почечной системы, что обычно провоцирует неправильный или неполноценный отток мочи (увеличенные лоханки);
- всевозможные новообразования доброкачественного и злокачественного характера (онкологические опухоли, кисты и полипы);
- дисфункция или неправильное функционирование внутренних органов, что может спровоцировать почечную недостаточность.
Если у вас резко появилась боль в почках, то необходимо как можно скорее проконсультироваться со специалистом. Если же помимо болезненности, вы отметили нарушенный отток мочи, повышенную температуру тела, почечные колики, общую слабость, то это повод для вызова дежурной скорой помощи. Особенно если подобные симптомы наблюдаются в детском возрасте.
Факторы риска и диагностика болезней почек
Нарушения в работе почек может провоцировать ряд причин:
- Наследственность. Более чем в половине случаев люди, у которых диагностируются заболевания почек, имеют родственников, страдающих почечными патологиями.
- Работа на вредном производстве.
- Тяжелые физические нагрузки, в том числе спортивные.
- Анатомические дефекты строения мочевыводящих путей.
- Большое количество соленой белковой пищи в рационе и недостаток жидкости.
Внимание! Болезнями почек занимаются врачи урологи и нефрологи.
Анатомия почек
Различают заболевания инфекционного и неинфекционного характера.
К первым относят:
- Пиелонефрит. Поражается чашечно-лоханочная область и часть центральной паренхимы почки. Инфекция обычно поступает с нижнего отдела мочеполовой систем и начинается с воспаления мочевого пузыря.
- Цистит. Поражается слизистая оболочка мочевого пузыря. Инфекция проникает из почек, соседних органов и через мочеиспускательный канал. Заболеванию подвержены в основном женщины из-за особенностей расположения и физиологии половых органов.
К неинфекционным относятся:
- Мочекаменная болезнь. В теле почки и/или мочеточниках откладываются оксалаты, размером от 5 до 20 мм. Риск возникновения заболевания увеличивается с возрастом.
- Диабетическая нефропатия. Возникает в результате нарушения метаболизма углеводов, липидов и белков. Поражаются мелкие почечные сосуды, в результате чего снижается фильтрационная способность.
- Гидронефроз. Усложнение оттока жидкости из почки, в результате которого растягивается лоханочная полость. Давление, оказываемое на мягкую ткань почки, затрудняет нормальное кровоснабжение нефронов и приводит к постепенной атрофии паренхимы.
- Почечная недостаточность.
- Интерстициальный нефрит. Воспаление почечных канальцев неинфекционной природы.
- Онкология.
Они проникают в почки несколькими путями:
- С током крови. В случае замедленного оттока мочи, инфекция задерживается в почке и начинает развиваться, поражая окружающие ткани. Это может произойти по причине мочекаменной болезни, опухоли, либо других заболеваний, препятствующих полноценному мочеобразованию.
- С лимфой. Инфекция может переходить из очагов воспаления в соседних органах и тканях.
- Через мочеиспускательный канал.
Предпосылкой к пиелонефриту может послужить длительный стресс, повышенная утомляемость и прочие факторы, снижающие защитные функции организма. Переохлаждение, заболевания мочеполовой системы – простатит, цистит – могут дать осложнение в виде пиелонефрита.
Цистит возникает в результате инфицирования теми же микроорганизмами, что и пиелонефрит, а также другими патогенными агентами, поступающими из влагалища. Чаще всего возникает вследствие воспалительных процессов, либо нарушения микрофлоры женских половых органов.
Переохлаждение, стресс и микротравмы мочеиспускательного канала или влагалища могут спровоцировать цистит у предрасположенных к нему женщин.
Мочекаменная болезнь возникает под воздействием внутренних факторов:
- Нарушение обменных процессов. Некоторые компоненты белкового и углеводного происхождения попадают в мочу после вторичной фильтрации из-за дефицита ферментов в клубочках и канальцах нефрона. Впоследствии на них осаждаются кристаллы (оксалаты, ураты) с образованием камней.
- Пороки развития мочевой системы.
- Дисфункция экзогенных гормональных желез, например, щитовидной железы.
Провоцирующими факторами могут служить:
- климатические и геохимические условия;
- особенность рациона – недостаточно жидкости, обилие мясной пищи и прочее;
- частая задержка мочи;
- травмы.
Диабетическая нефропатия развивается на фоне сахарного диабета.
Это происходит не во всех случаях, что объясняется воздействием второстепенных провоцирующих факторов:
- артериальная гипертензия;
- генетическая предрасположенность;
- собственно, повышенное содержание глюкозы в клубочках почек.
Вследствие гипергликемии в сосудистом русле, повышается кровяное давление. Это негативно сказывается на фильтрационной способности клубочков и прочности их стенок. Постепенно происходит поражение всей почки и развивается частичная или полная недостаточность.
Гидронефроз возникает в основном как осложнение текущего заболевания мочевой системы. Любой патологический фактор, приводящий к нарушению нормального оттока мочи приводит к расширению чашечно-лоханочных полостей и повышению гидростатического давления внутри почки.
Приобретенные причины гидронефроза:
- Мочекаменная болезнь. Конкремент преграждает путь оттоку мочи, что вызывает повышенное давление в лоханочной области.
- Опухолевые образования в лоханке, или мочеточнике. Особенно в месте перехода собирательной полости в мочеточник.
- Травма.
Почечная недостаточность может возникнуть на фоне патологических процессов вне мочевой системы, а также вследствие поражения структур самой почки, мочеточников и мочевого пузыря.
Почки у человека, расположение и работа которых тесно взаимосвязано с другими системами, могут потерять функциональность вследствие:
- длительное обезвоживание организма – диарея, рвота;
- потеря большого количества крови, вследствие чего снижается артериальное давление, и, как следствие, ухудшается кровоснабжение почек;
- эндогенная инфекция – перитонит, острый панкреатит;
- инфекционные заболевания экзогенной природы – тиф, острая пневмония;
- мочекаменное заболевание, раковые новообразования.
Нарушение нормального образования или оттока мочи постепенно приводит к дисфункции почек при отсутствии лечения предшествующего заболевания.
Основные причины возникновения интерстициального нефрита – проникновение токсических агентов в канальцы нефронов. Это может возникнуть в результате длительного приёма лекарственных препаратов, либо в процессе заболеваний – гепатит, инфекционный мононуклеоз, дифтерия.
Токсины повреждают базальную мембрану канальцев, а затем заполняют интерстициальную полость мозгового вещества. Возникает воспаление. Окружающие сосуды сужаются, что приводит к ухудшению кровоснабжения почки.
Опухоль почек может возникнуть по причине:
- Генетической предрасположенности. При этом риск заболевания у мужчин выше, чем у женщин.
- Тяжелых хронических заболеваний. В особенности – мочеполовой и сердечно-сосудистой систем.
- Длительного облучения радиационными волнами.
- Возраста.
Избыточный вес и курение могут спровоцировать возникновение опухоли.
Патологии почек и мочевыделительной системы чаще встречаются у женщин. Связано это с физиологическими особенностями. Короткая и широкая уретра чаще становится мишенью для патогенных микроорганизмов. Ситуация усугубляется близким расположением прямой кишки, в которой обитает множество микробов. В связи с этим у мужчин патология почек и мочевого пузыря обнаруживается реже.
Говоря про то, какие заболевания почек бывают и что из возможных патологий мочевыделительной системы регистрируется чаще, необходимо отметить следующие болезни:
- Мочекаменная – результат нарушения обменных процессов в организме, при котором наблюдается образование конкрементов из кристаллов солей.
- Нефроптоз – опущение почек.
- Почечная недостаточность – нарушение функциональной способности органа.
- Пиелонефрит – воспаление почек.
- Гидронефроз.
- Почечная колика.
Прогноз
Если поставлен диагноз «горбатая почка», это еще не повод для беспокойства. При сохранении структуры паренхимы и отсутствии воспалительных процессов прогноз для пациента абсолютно благоприятный.
Анатомическая особенность органа не влияет на здоровье и качество жизни человека.
Если есть сопутствующие заболевания, прогноз зависит от их степени тяжести и стадии патологического процесса на момент обращения к врачу. При ранней диагностике риск развития осложнений снижается.
Горбатая почка – это особенность состояния органа, не представляющая опасности для здоровья человека. В случае развития воспалительного процесса в почечных тканях и сосудах необходимо обратиться к врачу для назначения лечения.
Проведение лечебных мероприятий
Для установления единственно правильного диагноза необходимо пройти комплекс медицинских исследований (МРТ, урография, УЗИ). После получения результатов анализов проводится установка диагноза, и назначается курс лечения. Воспалительные заболевания почек лечат при помощи широкого спектра антибиотиков. Определенный препарат и его дозировку устанавливают по результатам бак посева мочи. В основном назначают Норфолаксин или Цефалексим.
Российскими учеными разработан эффективный и действенный препарат Рнон Дуо который рекомендуется применять всего по три капсулы за весь курс лечения. Действующее вещество этого препарата быстро и эффективно уничтожает все бактерии и снимает отечь.
В процессе прохождения курса лечения пациенту рекомендуют употреблять не менее 3 литров воды в сутки. Отличным антибактериальным средством является клюквенно-брусничный морс, который отлично лечит мочевыводящие пути. Хорошие результаты дает специальный травяной сбор, в основе которого находятся листья толокнянки и брусники.
При лечении нефрологических заболеваний, которые очень часто сопровождаются гипертоническими приступами, врачом назначаются мочегонные препараты. Для быстрого снятия отеков и полного уничтожения патогенно флоры врачи приписываю пациенту препараты Уродан и Аллопуриноп.
Весь курс лечения сопровождается строгой диетой, из которой полностью удалены все острые, жирные блюда, а также кофеиносодержащих напитков. Длительность и интенсивность лечения заболевания почек напрямую зависит от диагноза и степени обострения конкретного заболевания. Ввиду наличия сильных болевых ощущений и возможности серьезных осложнений заниматься самолечением категорически не рекомендуется.
Когда необходимо обратиться к врачу
Врачебное вмешательство необходимо при наличии следующих симптомов:
- сильная или продолжительная тупая боль в пояснице, особенно, сопровождающаяся повышенной температурой и/или симптомами острой интоксикации;
- продолжительное изменение цвета и/или запаха мочи, резко отличающееся от состояния в норме;
- присутствие крови в моче;
- отечность лица, шеи, конечностей;
- частое мочеиспускание с малым выделением урины, в том числе болезненное;
- сыпь на теле, покраснение кожи;
- сухость во рту, слабость, сонливость.
При первых тревожных симптомах следует обратится к участковому терапевту. Он назначает анализы, по результатам которых определяется тип заболевания.
Пациенту дается направление к специалисту соответствующего профиля:
- Нефрологу. При подозрении на дисфункцию, воспаление или инфекционные процессы почек.
- Урологу. Может потребоваться дополнительная консультация данного специалиста при подозрении на мочекаменную болезнь, либо инфекционных заболеваний половых органов у мужчин.
- Гинекологу. Часто воспаление мочевой системы у женщин связано с изменением состояния микрофлоры влагалища и гинекологических заболеваний.
В зависимости от результатов анализов может понадобится консультация с другими специалистами – инфекционистом, онкологом и другими.
Профилактика
Практически все хронические неинфекционные заболевания почек можно предупредить, или замедлить течение при помощи следующих методов:
- при отсутствии очевидных симптомов, ежегодное обследование мочи и крови для общего анализа;
- своевременное выявление и лечение сахарного диабета, артериальной гипертензии и других заболеваний пациентов, находящихся в группе риска;
- коррекция рациона – увеличение потребления воды – до 2 л, снижение количества потребляемой соли, острых приправ, составление специальной диеты производится на базе полученных анализов;
- отказ от курения и алкоголя;
- контроль веса.
Возникновение инфекционных заболеваний можно предотвратить при помощи:
- своевременных прививок и лечения инфекционных заболеваний начиная с детского возраста;
- регулярной гигиены полости рта и наружных половых органов;
- закаливания, предотвращения переохлаждения;
- применения лекарственных препаратов, оказывающих минимальное пагубное воздействие на почки.
Возможные осложнения
Проявление основных признаков заболевания почек – частое и/или болезненное мочеиспускание, боль в пояснице – серьезный повод обратится к врачу.
Игнорирование симптомов может привести к:
- присоединении инфекции;
- развитию хронических заболеваний;
- тяжелой почечной недостаточности;
- локальному или полному поражению тканей почки;
- онкологии.
Несмотря на надежное анатомическое расположение почек у человека, вероятность возникновения серьезных неврологических заболеваний достаточно высока. При отсутствии патологий органов и тканей фактором риска для условно здоровых людей могут стать несбалансированное питание и пагубные привычки.
Признаки боле в области почек
При исследовании почек на УЗИ можно выявить почти все патологии, которые могут происходить с почками. При этом патологии (изменения) делят на две группы — диффузные и очаговые. Первые затрагивают всю структуру органа, а для вторых присуще только наличие патологии в определенном участке почки, в то время как остальная её ткань остается здоровой и неизмененной.К диффузным поражениям относят такие патологии:
- Пиелонефрит. При таком заболевании особых изменений не видно, однако специалист может просмотреть отечность мочевыделительного органа, размытость границ между его корковым и мозговым веществами, а также выявить гипоэхогенность почки. В комплексе с жалобами пациента ставится диагноз «пиелонефрит». Если заболевание протекает в хронической форме, то пораженные органы будут уменьшены в размере, ореол паренхими будет гиперэхогенным, а по всей структуре органа будут видны мелкие кистозные образования. Позднее диагностируют наличие рубцов, что видно из втяжения коркового вещества почек.
- Гломерулонефрит. При остром течении болезни паренхима почки будет значительно утолщена (не менее 20 мм). При этом сам орган будет увеличен. Паренхима будет иметь повышенную эхогенность. Если же гломерулонефрит имеет «длинную историю», то к моменту обследования пораженная почка и её паренхима будут уменьшены в размере (паренхима не более 12 мм).
- Туберкулез почек. Характерен поражением пирамидок, которые содержат в себе жидкость. На поздних стадиях паренхима разрушается, а сам орган сморщивается.
- Гидронефроз. Просматривается в увеличенных чашках и лоханках, истонченной паренхиме или узком её ободке. Сама почка имеет вид переполненного мешка с увеличенными чашками.
К очаговым патологиям относят:
- Кистозные образования. Имеют вид анэхогенных (чёрных полностью) образований или пятен. Контуры у таких кист ровные, а форма округлая. При кистах сигнал ультразвука усиливается.
- Абсцесс. Характеризуется нечеткими контурами и размытостью. Содержимое эхогенно. Чаще всего это гной. На начальных стадиях воспаления абсцесс может иметь гиперэхогенность.
- Ангиомиолипома. Имеет чёткие и ровные округлые контуры и повышенную эхогенность.
- Камни. Выглядят как структуры определенного размера, имеющие гиперэхогенность. Конкременты (камни) отлично отражают ультразвук и дают хорошую тень.
Заболевания позвоночника сопровождаются ноющими, тянущими болями. При занятии спортом или других нагрузках боль усиливается. Также, позвоночник начинает беспокоить сильнее при длительном нахождении в горизонтальном положении, наклонах и поворотах.
Ввиду отсутствия воспалительного процесса, боли в спине не сопровождаются повышением температуры тела, лихорадкой и ознобом.
Вспомните, что происходило с вами перед тем, как начала болеть спина. Если вы переохладились или переболели, то скорее всего, проблема кроется именно в почках. Если же вы почувствовали резкую боль, которая отдает в конечности, то лечить нужно непосредственно позвоночник.
Удаление (лапароскопия)
Благодаря современным методикам удаление третьей почки проводится с минимальным травмированием тканей. Применение такого типа операции обязательно для пожилых и детей с тяжелыми осложнениями.
Период реабилитации после лапароскопического лечения сокращается на несколько дней по сравнению с полостной операцией. Пациенту делают надрезы в области живота, куда вводят специальные трубки. Через них в брюшную полость попадают необходимые для операции инструменты.
Такой метод подходит, если у больного не задеты главные сосуды.
Как рак выглядит на ультразвуковом аппарате?
” alt=””>
Ультразвуковая картина рака очень разнообразная. Наиболее распространенной злокачественной опухолью почки является почечно-клеточный рак. Опухоли небольшого размера чаще гипоэхогенные, крупные – обычно гиперэхогенные или содержат участки смешанной эхогенности за счет происходящих в опухоли изменений.